A diabetes mellitus é unha das enfermidades máis comúns, cuxa frecuencia tende a aumentar e distorsiona as estatísticas. Os síntomas da diabetes mellitus non aparecen durante a noite; O proceso é crónico, con aumento e empeoramento dos trastornos endócrinos e metabólicos. O inicio da diabetes tipo 1 difire significativamente dos primeiros estadios da diabetes tipo 2.
Entre todas as patoloxías endócrinas, a diabetes está sen dúbida na parte superior, representando máis do 60% de todos os casos. Ademais, as estatísticas decepcionantes mostran que 1/10 dos "diabéticos" son nenos.
A probabilidade de desenvolver a enfermidade aumenta coa idade, polo que o tamaño do grupo duplícase cada dez anos. Isto débese ao aumento da esperanza de vida, á mellora dos métodos de detección precoz, á diminución da actividade física e ao aumento do número de persoas con sobrepeso.
Tipos de diabetes
Moitas persoas escoitaron falar dunha enfermidade como a diabetes insípida. Para que o lector non confunda máis tarde as enfermidades chamadas "diabetes", probablemente sexa útil explicar as súas diferenzas.
Diabetes insípida
A diabetes insípida é unha enfermidade endócrina que se produce como consecuencia de neuroinfeccións, enfermidades inflamatorias, tumores e intoxicacións e é causada por unha deficiencia e ás veces a completa desaparición da ADH vasopresina (hormona antidiurética).
Isto explica o cadro clínico da enfermidade:
- Sequedade constante da mucosa oral, sede incrible (unha persoa pode beber ata 50 litros de auga en 24 horas, o que fai que o estómago se expanda a grandes tamaños);
- Illamento dunha gran cantidade de ouriños lixeiros non concentrados con baixa gravidade específica (1000-1003);
- Perda de peso catastrófica, debilidade, actividade física reducida, trastornos do sistema dixestivo;
- Cambios característicos na pel ("pel de pergamiño");
- Atrofia das fibras musculares, debilidade dos músculos;
- Desenvolvemento da síndrome de deshidratación en ausencia de inxestión de líquidos durante máis de 4 horas.
En termos de curación completa, a enfermidade ten un prognóstico desfavorable; A capacidade de traballo está significativamente restrinxida.
Breve anatomía e fisioloxía
Un órgano non apareado, o páncreas, realiza unha función secretora mixta. A súa parte esóxena realiza a secreción externa e produce encimas que interveñen no proceso dixestivo. A parte endócrina, á que se lle encomenda a tarefa de secreción interna, produce varias hormonas, incluíndo: Insulina e glucagón. Son cruciais para a consistencia do azucre no corpo humano.
A parte endócrina da glándula está representada polos illotes de Langerhans, que consiste en:
- Células A, que ocupan a cuarta parte da superficie total dos illotes e considéranse o lugar de produción de glucagón;
- As células B, que constitúen ata o 60% da poboación celular e sintetizan e almacenan insulina, cuxa molécula é un polipéptido de dúas cadeas que leva 51 aminoácidos nunha orde específica;
- células D que producen somatostatina;
- Células que producen outros polipéptidos.
Así que a conclusión é obvia: En particular, o dano ao páncreas e aos illotes de Langerhans é o principal mecanismo que inhibe a produción de insulina e desencadea o desenvolvemento do proceso patolóxico.
Tipos e formas especiais da enfermidade
A deficiencia de insulina leva a unha diminución da estabilidade do azucre (3,3-5,5 mmol/l) e contribúe ao desenvolvemento dunha enfermidade heteroxénea chamada diabetes mellitus (DM):
- Hai unha falta total de insulina (deficiencia absoluta). dependente da insulina proceso patolóxico, que se chama diabetes mellitus tipo I (IDDM);
- A falta de insulina (deficiencia relativa), que nos estadios iniciais desencadea un trastorno do metabolismo dos carbohidratos, leva lenta pero seguramente ao desenvolvemento. non dependente da insulina Diabetes mellitus (NIDDM), a chamada Diabetes mellitus tipo II.
Debido á interrupción do uso da glicosa por parte do corpo e ao aumento asociado do soro sanguíneo (hiperglicemia), que en principio é unha manifestación da enfermidade, aparecen signos de diabetes mellitus co paso do tempo, é dicir, unha completa interrupción dos procesos metabólicos a todos os niveis.
Ademais da diabetes tipo 1 e tipo 2, hai formas especiais desta enfermidade:
- Diabetes secundaria como resultado da inflamación aguda e crónica do páncreas (pancreatite), neoplasias malignas no parénquima da glándula, cirrose do fígado. Unha serie de trastornos endócrinos asociados á produción excesiva de antagonistas da insulina (acromegalia, enfermidade de Cushing, feocromocitoma, enfermidade da tireóide) conducen ao desenvolvemento de diabetes secundaria. Moitos medicamentos que se toman durante moito tempo teñen un efecto diabetoxénico: diuréticos, algúns medicamentos antihipertensivos e hormonas, anticonceptivos orais, etc.;
- Diabetes en mulleres embarazadas (diabetes gestacional), causada pola influencia mutua especial das hormonas da nai, o fillo e a placenta. O páncreas fetal, que produce a súa propia insulina, comeza a inhibir a produción de insulina pola glándula materna, o que resulta nesta forma especial durante o embarazo. Non obstante, se se controla adecuadamente, a diabetes gestacional adoita desaparecer despois do nacemento. Como resultado, nalgúns casos (ata o 40%) en mulleres con antecedentes similares de embarazo, esta circunstancia pode ameazar o desenvolvemento da diabetes mellitus tipo II (dentro de 6-8 anos).
Por que aparece a enfermidade "doce"?
A enfermidade "doce" forma un grupo de pacientes bastante "abigarrado", polo que é obvio que a IDDM e o seu "irmán" non dependente da insulina teñen orixes xeneticamente diferentes. Hai evidencias dunha conexión entre a diabetes dependente da insulina e as estruturas xenéticas do sistema HLA (complexo maior de histocompatibilidade), especialmente con algúns xenes dos loci da rexión D. Non se observou tal relación para NIDDM.

Unha predisposición xenética por si soa non é suficiente para o desenvolvemento da diabetes mellitus tipo I; O mecanismo patoxenético desenvólvese por factores provocadores:
- Deficiencia conxénita dos illotes de Langerhans;
- Influencia desfavorable do ambiente externo;
- estrés, estrés nervioso;
- Lesións cerebrais traumáticas;
- Embarazo;
- Procesos infecciosos de orixe viral (gripe, paperas, infección por citomegalovirus, Coxsackie);
- Tendencia a comer en exceso constantemente, o que leva a depósitos excesivos de graxa;
- Abuso de repostería (os que teñen un dente doce corren un maior risco).
Antes de afondar nas causas da diabetes mellitus tipo II, sería recomendable abordar unha pregunta moi controvertida: quen a padece con máis frecuencia: homes ou mulleres?
Observouse que a enfermidade agora é máis común nas mulleres, aínda que a diabetes era un "privilexio" do xénero masculino no século XIX. Por certo, nalgúns países do sueste asiático a incidencia desta enfermidade nos homes considérase agora predominante.
As condicións predispoñentes para o desenvolvemento da diabetes mellitus tipo II inclúen:
- Cambios na estrutura estrutural do páncreas como resultado de procesos inflamatorios, así como a aparición de quistes, tumores, hemorraxias;
- idade despois de 40 anos;
- Obesidade (o factor de risco máis importante para NIDDM!);
- Enfermidades vasculares causadas polo proceso aterosclerótico e hipertensión arterial;
- En mulleres, embarazo e nacemento dun neno con peso corporal elevado (máis de 4 kg);
- ter parentes con diabetes;
- Estrés psicoemocional grave (hiperestimulación suprarrenal).
As causas da enfermidade de diferentes tipos de diabetes son en parte as mesmas (estrés, obesidade, influencia de factores externos), pero o inicio do proceso é diferente para a diabetes tipo 1 e tipo 2, ademais. O IDDM é o dominio dos nenos e adolescentes, e as persoas non dependentes da insulina prefiren as persoas maiores.
Por que queres beber tanto?
Os síntomas característicos da diabetes mellitus, independentemente da forma e do tipo, pódense presentar do seguinte xeito:

- sequedade das mucosas bucais;
- Practicamente imposible saciar a sede, asociada á deshidratación;
- Produción excesiva de orina e a súa excreción polos riles (poliuria), que conduce á deshidratación;
- Aumento da concentración de glicosa no soro sanguíneo (hiperglicemia) debido á supresión da utilización de azucre polos tecidos periféricos debido á deficiencia de insulina;
- A aparición de azucre na orina (glucosuria) e corpos cetónicos (cetonuria), que normalmente están presentes en cantidades insignificantes, pero na diabetes mellitus son intensamente producidos polo fígado e atópanse na orina cando se excretan do corpo;
- Aumento do contido no plasma sanguíneo (ademais da glicosa) de ións de urea e sodio (Na).+);
- A perda de peso, que, no caso da descompensación da enfermidade, é un trazo característico da síndrome catabólica, que se desenvolve debido á degradación do glicóxeno, a lipólise (mobilización de graxas), o catabolismo e a gliconeoxénese (conversión en glicosa) das proteínas;
- Violación dos indicadores do espectro lipídico, aumento do colesterol total debido á fracción de lipoproteínas de baixa densidade, NEFA (ácidos graxos non esterificados), triglicéridos. O contido crecente de lípidos comeza a entrar activamente no fígado e a oxidarse intensamente alí, o que leva á formación excesiva de corpos cetónicos (acetona + ácido β-hidroxibutírico + ácido acetoacético) e á súa posterior entrada no sangue (hipercetonemia). Unha concentración excesiva de corpos cetónicos ameaza unha condición perigosa chamadacetoacidosis diabética.
Así, os signos xerais de diabetes poden ser característicos de calquera forma da enfermidade. Porén, para non confundir ao lector, aínda cómpre ter en conta os trazos inherentes a tal ou aquela especie.
A diabetes mellitus tipo I é un "privilexio" dos mozos
A IDDM caracterízase por un inicio agudo (semanas ou meses). Os signos da diabetes mellitus tipo I son pronunciados e exprésanse nos síntomas clínicos típicos desta enfermidade:
- perda de peso repentina;
- Sed non natural, unha persoa simplemente non pode emborracharse aínda que o intente (polidipsia);
- Produción excesiva de orina (poliuria);
- Exceso significativo de concentración de glicosa e corpos cetónicos no soro sanguíneo (cetoacidose). Nas primeiras fases, cando o paciente aínda non está consciente dos seus problemas, é moi probable o desenvolvemento dun coma diabético (cetoacidoso, hiperglucémico), unha condición que pon en perigo a súa vida. Polo tanto, a terapia con insulina prescríbese o antes posible (en canto se sospeite de diabetes).

Na maioría dos casos, despois de usar insulina, os procesos metabólicos están equilibrados, A necesidade de insulina do corpo cae bruscamente e prodúcese unha "recuperación" temporal. Non obstante, este estado de remisión a curto prazo non debe relaxar nin o paciente nin o médico, xa que a enfermidade volve notarse despois dun tempo. Os requisitos de insulina poden aumentar coa duración da enfermidade, pero xeralmente non superarán 0,8-1,0 U/kg en ausencia de cetoacidose.
Despois de 5-10 anos, poden aparecer signos que indican o desenvolvemento de complicacións tardías da diabetes (retinopatía, nefropatía). As principais causas de morte por IDDM inclúen:
- insuficiencia renal en fase terminal como resultado da glomeruloesclerose diabética;
- As enfermidades cardiovasculares son complicacións da enfermidade subxacente que ocorren con algo menos de frecuencia que as enfermidades dos riles.
Enfermidade ou cambios relacionados coa idade? (Diabetes tipo II)
NIDDM desenvólvese durante moitos meses e mesmo anos. Cando xorden problemas, unha persoa recorre a diversos especialistas (dermatólogo, xinecólogo, neurólogo...). O paciente nin sequera sospeita que, na súa opinión, varias enfermidades son signos de diabetes mellitus tipo II: furunculose, coceira na pel, infeccións por fungos, dor nas extremidades inferiores. Os pacientes acostúmanse á súa condición e a diabetes desenvólvese lentamente, afectando a todos os sistemas e especialmente aos vasos sanguíneos.
A NIDDM caracterízase por un curso estable e lento, xeralmente sen tendencia á cetoacidose.
O tratamento para a diabetes tipo 2 adoita comezar cunha dieta que limita os carbohidratos de fácil dixestión (refinados) e tomando medicamentos para baixar o azucre (se é necesario). A insulina prescríbese cando a enfermidade progresou a complicacións graves ou hai resistencia aos medicamentos orais.
A principal causa de morte en pacientes con NIDDM é a patoloxía cardiovascular debido á diabetes. Isto xeralmente é un ataque cardíaco ou un accidente vascular cerebral.
Tratamentos para a diabetes mellitus
A base das medidas terapéuticas para compensar a diabetes mellitus son tres principios principais:
- Compensación por deficiencia de insulina;
- regulación de trastornos endócrinos e metabólicos;
- Prevención da diabetes, as súas complicacións e o seu tratamento oportuno.
A implantación destes principios baséase en 5 posicións principais:
- A dieta na diabetes mellitus xoga o papel de "primeiro violín";
- A dieta é seguida por un sistema de exercicios físicos adecuados e seleccionados individualmente;
- Os medicamentos que reducen o azucre úsanse principalmente para tratar a diabetes tipo 2;
- No NIDDM, a terapia con insulina prescríbese se é necesario, pero na diabetes tipo 1 é esencial;
- Adestrar aos pacientes no autocontrol (habilidades para tomar sangue dun dedo, usar un medidor de glicosa, administrar insulina de forma independente).
O control de laboratorio sobre estes postos indica o grao de compensación segundo os seguintes estudos bioquímicos:
| Indicadores | Boa compensación | Satisfactorio | Malo |
|---|---|---|---|
| Nivel de glicosa en xaxún (mmol/l) | 4.4 – 6.1 | 6.2 - 7.8 | Ø 7.8 |
| Nivel de azucre no sangue 2 horas despois dunha comida (mmol/l) | 5,5 - 8,0 | 8.1 - 10.0 | Ø 10,0 |
| Porcentaxe de hemoglobina glicosilada (HbA1,%) | <8,0 | 8,0 - 9,5 | Ø 10,0 |
| Colesterol total no soro (mmol/l) | < 5.2 | 5.2 - 6.5 | Ø 6.5 |
| Nivel de triglicéridos (mmol/l) | <1,7 | 1.7 – 2.2 | Ø 2.2 |
O importante papel da dieta no tratamento da NIDDM
A dieta para a diabetes mellitus é moi coñecida incluso entre as persoas que están lonxe da diabetes mellitus, táboa número 9. Mentres estás no hospital por unha enfermidade, de cando en vez escoitas falar dunha dieta especial, que sempre está en macetas separadas, diferente doutras dietas e que se emite segundo un contrasinal determinado: "Teño a novena táboa". Que significa todo isto? En que se diferencia esta dieta misteriosa de todas as demais?
Non se debe equivocar ao coidar a un diabético que leva a súa "gachas" que está privado de todas as alegrías da vida. A dieta para a diabetes non é tan diferente da dieta das persoas sans; Os pacientes reciben a cantidade necesaria de hidratos de carbono (60%), graxas (24%) e proteínas (16%).

A dieta para a diabetes consiste en substituír o azucre refinado nos alimentos con carbohidratos que se degradan lentamente. O azucre, que se vende nas tendas para todos, e a repostería a base del entran na categoría de alimentos prohibidos.
En canto ao equilibrio dos nutrientes, aquí todo é estrito: un diabético debe consumir definitivamente a cantidade necesaria de vitaminas e pectinas, que debe ser de polo menos 40 gramos. por día.
Actividade física estrictamente individual
A actividade física é seleccionada individualmente para cada paciente polo médico tratante, tendo en conta os seguintes puntos:

- idade;
- síntomas da diabetes;
- A gravidade do proceso patolóxico;
- A presenza ou ausencia de complicacións.
A actividade física prescrita polo médico e realizada polo "pacho" ten como obxectivo promover a "queima" de hidratos de carbono e graxas sen o uso de insulina. A súa dose, que é necesaria para compensar os trastornos metabólicos, cae notablemente, o que non debe esquecerse, porque previr un aumento dos niveis de azucre no sangue pode provocar un efecto indesexable. A actividade física adecuada reduce a glicosa, a dose administrada de insulina descompón a restante e, como resultado, os niveis de azucre caen por debaixo dos niveis aceptables (hipoglucemia).
Entón, A dosificación de insulina e a actividade física requiren a máxima atención e un cálculo coidadoso.Para que nos complementemos e xuntos non superemos o límite inferior dos parámetros normais de laboratorio.
Ou quizais probar remedios populares?
O tratamento da diabetes mellitus tipo 2 adoita ir acompañado da busca do paciente de remedios populares que poidan retardar o proceso e atrasar o máximo posible a duración da toma de formas de dosificación.
Aínda que os nosos antepasados distantes practicamente non sabían sobre esta enfermidade, hai remedios populares para o tratamento da diabetes mellitus, pero non debemos esquecer isto. As infusións e decocções de varias plantas son útiles. O uso de remedios caseiros para a diabetes non exime ao paciente de seguir unha dieta, controlar os niveis de azucre no sangue, visitar un médico e seguir todas as súas recomendacións.

Para combater esta patoloxía na casa, úsanse remedios populares bastante coñecidos:
- casca e follas de moreira branca;
- grans e casca de avea;
- tabiques de nogueira;
- folla de loureiro;
- canela;
- landras;
- Ortiga;
- Diente de león.
Cando a dieta e os remedios populares xa non axudan...
Os chamados fármacos de primeira xeración, moi coñecidos a finais do século pasado, pasan a ser cousa do pasado e foron substituídos por fármacos de nova xeración, que conforman os tres principais grupos de fármacos para a diabetes producidos pola industria farmacéutica.
O endocrinólogo decide que remedio é axeitado para este ou aquel paciente. E para que os pacientes non se automedicen e non decidan usar estes medicamentos para a diabetes á súa propia discreción, damos algúns exemplos ilustrativos.
Derivados de sulfonilurea
Actualmente prescríbense derivados de sulfonilurea de segunda xeración que duran entre 10 e 24 horas. Os pacientes adoitan tomalos dúas veces ao día media hora antes das comidas.
Estes medicamentos están absolutamente contraindicados nos seguintes casos:
- diabetes mellitus tipo 1;
- coma diabético, hiperosmolar, ácido láctico;
- embarazo, parto, lactación;
- nefropatía diabética acompañada de filtración deteriorada;
- Enfermidades do sistema hematopoético con diminución simultánea dos glóbulos brancos - leucocitos (leucocitopenia) e o compoñente plaquetario da hematopoese (trombocitopenia);
- Danos hepáticos infecciosos e inflamatorios graves (hepatite);
- Diabetes complicada por patoloxía vascular.
Ademais, tomar medicamentos neste grupo pode ameazar o desenvolvemento de reaccións alérxicas, que se manifestan por:
- Coceira na pel e urticaria, ás veces provocando edema de Quincke;
- Trastornos do sistema dixestivo;
- Cambios no sangue (diminución dos niveis de plaquetas e leucocitos);
- Posible alteración da función hepática (ictericia por colestase).
Principios activos antihiperglucémicos da familia das biguanidas
As biguanidas (derivados de guanidina) úsanse activamente para tratar a diabetes mellitus tipo 2, engadindolles sulfonamidas a miúdo. Son moi útiles para o seu uso en pacientes obesos, pero o seu uso está moi limitado en persoas con enfermidades hepáticas, renales e cardiovasculares, xa que cambian a fármacos máis suaves do mesmo grupo ou inhibidores de α-glucósidos, que inhiben a absorción de hidratos de carbono no intestino delgado.
As seguintes son as contraindicacións absolutas para o uso de biguanidas:
- IDDM (diabetes mellitus tipo 1);
- perda de peso significativa;
- Procesos infecciosos, independentemente da localización;
- procedementos cirúrxicos;
- embarazo, parto, lactación;
- estados de coma;
- patoloxía do fígado e dos riles;
- falta de osíxeno;
- Microangiopatía (2-4 graos) con problemas de visión e función renal;
- Úlceras tróficas e procesos necróticos;
- Mala circulación sanguínea nas extremidades inferiores debido a varias enfermidades vasculares.
Tratamento con insulina
Polo que se dixo anteriormente queda claro A insulina é o tratamento principal para a diabetes tipo 1, todas as emerxencias médicas e as complicacións graves da diabetes. NIDDM require o nomeamento desta terapia só para as formas dependentes da insulina, cando a corrección con outros medios non produce o efecto desexado.
As insulinas modernas, as chamadas insulinas monocompetentes, representan dous grupos:
- Formas farmacolóxicas monocompetentes da substancia de insulina humana (semisintética ou recombinante de ADN), que sen dúbida teñen unha vantaxe significativa sobre as drogas de porco. Practicamente non teñen contraindicacións nin efectos secundarios;
- Insulinas monocompetentes do páncreas porcino. Estes fármacos requiren un aumento da dosificación do medicamento de aproximadamente un 15% en comparación coas insulinas humanas.
A diabetes é perigosa debido ás complicacións
Dado que a diabetes está asociada con danos a moitos órganos e tecidos, as súas manifestacións pódense atopar en case todos os sistemas do corpo. As complicacións da diabetes mellitus son:
- Cambios patolóxicos na pel: dermopatía diabética, necrobiose lipoidica, furunculose, xantomatose, infeccións cutáneas fúngicas;
- Enfermidades osteoarticulares:
- Osteoartropatía diabética (articulación de Charcot - cambio na articulación do nocello), que ocorre no fondo de alteracións da microcirculación e trastornos tróficos, acompañadas de luxacións, subluxacións e fracturas espontáneas antes da formación. pé diabético;
- Hairopatía diabética, caracterizada pola rixidez dos pulsos, que adoita ocorrer en nenos con diabetes;
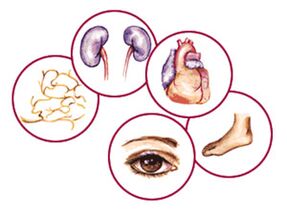
- Enfermidades respiratorias: a longo prazo bronquite persistente, pneumonía, aumento da incidencia de tuberculose;
- Procesos patolóxicos que afectan aos órganos dixestivos: enteropatía diabética, acompañado de aumento do peristaltismo, diarrea (ata 30 veces ao día), perda de peso;
- Retinopatía diabética– unha das complicacións máis graves, caracterizada por danos nos órganos da visión;
- Considérase a complicación máis común da diabetes mellitus neuropatía diabética e a súa diversidade - Polineuropatía, que afecta ao 90% de todas as formas desta patoloxía. A polineuropatía diabética é unha enfermidade común Síndrome do pé diabético;
- Unha condición patolóxica do sistema cardiovascular, que na maioría dos casos é a causa da morte por diabetes mellitus. A hipercolesterolemia e a aterosclerose vascular, que comezan a desenvolverse a idades temperás na diabetes, conducen inevitablemente a enfermidades cardíacas e vasculares (enfermidade coronaria, infarto de miocardio, insuficiencia cardíaca, accidente vascular cerebral).
Prevención
As medidas para previr a diabetes mellitus dependen das causas que a provocan. Neste caso, recoméndase falar sobre a prevención da aterosclerose e da hipertensión arterial, incluíndo a loita contra o exceso de peso, os malos hábitos e a adicción aos alimentos.

A prevención das complicacións da diabetes mellitus inclúe previr o desenvolvemento de condicións patolóxicas causadas pola propia diabetes. A corrección dos niveis de glicosa no soro sanguíneo, o cumprimento dunha dieta, a actividade física suficiente e o seguimento das recomendacións do médico poden axudar a retrasar as consecuencias desta enfermidade bastante grave.


























